- Domů
- Mukopolysacharidózy
Mukopolysacharidózy
Autor/ka: Doc. RNDr. MUDr. Pavel Ješina, Ph.D., Mgr. Petra Tomalová, Ph.D.
Datum publikace: 23. 12. 2021, Aktualizováno: 10. 02. 2026
Mukopolysacharidózy (MPS) řadíme mezi dědičná metabolická onemocnění, u kterých nefunguje správně určitý enzym v buňce na podkladě vrozené poruchy, což vede k hromadění škodlivých látek, mukopolysacharidů, v tkáních. Mukopolysacharidy jsou velké makromolekuly složitých cukrů, které se podílejí na stavbě pojivové tkáně a představují důležitou složku mezibuněčné hmoty našeho těla. Snížená nebo zcela chybějící aktivita daného enzymu způsobuje u pacientů pomalé, ale progresivní střádání mukopolysacharidů v orgánech (např. srdci, mozku, játrech nebo slezině), ovlivňuje jejich strukturu a činnost a vede k poruchám těchto orgánů.
Obsah článku:
- Průběh onemocnění
- Možnosti léčby
- Fungování rodiny po sdělení diagnózy a systém podpory v ČR
- Kdo nám dále pomáhá pečovat v domácím prostředí?
V současné době bylo popsáno 7 různých typů mukopolysacharidóz, přičemž některé z těchto typů mají ještě další podtypy. Jednotlivé typy byly pojmenovány podle jmen svých objevitelů a očíslovány podle pořadí, jak byly popsány:
- MPS I – syndrom Hurlerové (těžší podtyp)
- syndrom Hurlerové/Scheieův (meziforma)
- Scheieův syndrom (lehčí podtyp)
- MPS II – Hunterův syndrom
- MPS III – podtypy A, B, C a D – Syndrom Sanfilippo
- MPS IV – podtypy A a B – syndrom Morquio
- MPS VI – syndrom Maroteaux-Lamy
- MPS VII – syndrom Sly
- MPS IX – syndrom Natowicz
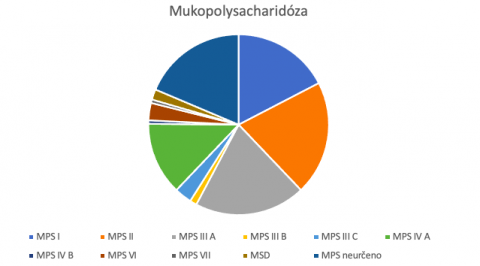
MPS postihují, s výjimkou MPS II, obě pohlaví rovnoměrně a vyskytují se celosvětově. Frekvence výskytu všech MPS v populaci je přibližně 1:10 000. Nejčastěji jsou diagnostikováni pacienti s MPS I, II a III, naopak MPS VII a IX jsou extrémně vzácné (viz obrázek č. 1)
Jedná se o vrozená dědičná onemocnění, která pacient podědí od svých rodičů. Všechny s výjimkou MPS II jsou tzv. autozomálně recesivní, to znamená, že se musí sejít chybná genetická informace od obou rodičů, aby dítě mělo danou chorobu. Rodiče jsou zcela zdraví přenašeči onemocnění, které se u nich neprojeví. Jediná MPS II je tzv. gonozomálně recesivní a souvisí s pohlavím dítě. Nejčastěji a nejvážněji se projeví u chlapců, kteří tuto nemoc zdědí od svých, většinou zcela bezpříznakových matek. Zdraví otcové nemohou být přenašeči.
Obrázek
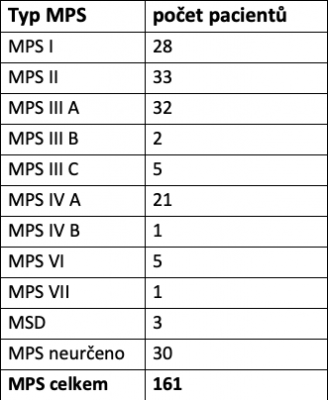
Tabulka a obrázek č. 1 – Zastoupení pacientů s různými typy mukopolysacharidóz, kteří byli diagnostikováni v České republice v letech 1975-2021 (poskytnuto Ing. Poupětovou z KPDPM BVFN v Praze).
Průběh onemocnění
Liší se u jednotlivých typů. Některé orgány nemusí být postiženy vůbec a je velmi obtížné odhalit nemoc v jejím začátku. Během těhotenství a při narození dítěte je vše v pořádku a v prvních měsících života se kojenec vyvíjí zcela bez komplikací. V pozdním kojeneckém a batolecím věku dítěte se pozvolna objevují příznaky nemoci, odlišné podle typu MPS.
Pro MPS I a II jsou typické: rozvoj tvarových změn v obličeji, hrudníku a zádech, malý vzrůst, zvětšená játra a slezina v břiše, pupeční nebo tříselná kýla, větší obvod hlavy, zvětšený jazyk, zbytnění nosních a krčních mandlí, porucha sluchu, zákal rohovky (pro MPS I), omezená hybnost velkých i menších kloubů, drápovité postavení prstů na rukou, syndrom karpálního tunelu, výraznější ochlupení těla a další. U dětí dochází k zástavě psychomotorického vývoje až k jeho regresu. To znamená, že postižené dítě zapomene již dříve naučené dovednosti. Řeč se zhoršuje, mentální kapacita dítěte klesá a objevuje se kognitivní deficit (postižení poznávacích funkcí a porucha vývoje řeči).
U MPS III je charakteristické závažné postižení funkcí nervového systému, zatímco tvarové změny - zvětšené orgány anebo postižení kostí - chybí. První příznaky nemoci se obvykle manifestují mezi 2.-6. rokem života změnami chování a rozvojem hyperaktivity s poruchou pozornosti. Postupně se prohlubují poruchy spánku s převráceným rytmem a noční nespavostí. Častá je výrazná a obtížně ovlivnitelná hyperaktivita a běžně se setkáváme s agresivitou jak vůči svému okolí, tak i sobě samému. Mentální rozvoj je velmi limitován a některé děti nepřekročí rozumovou úroveň jedno až dvouletého dítěte. Řečový projev se horší, řeč se stává obtížněji srozumitelná, jednotlivá slova se často opakují, bez konkrétní vazby na určitý objekt.
Pro MPS IV je charakteristická porucha růstu, nízká postava, progredující kostní změny. V novorozeneckém a kojeneckém věku jsou kostní změny velmi nenápadné a první příznaky se objevují mezi 1. až 3.rokem života. Zahrnují těžká zakřivení páteře, krátký trup, postižení krční páteře s výrazným záklonem hlavy, atypické postavení v kyčelních a kolenních kloubech.
Ke správné diagnóze MPS vedou lékaře především klinické příznaky jednotlivých onemocnění a laboratorní nález zvýšeného vylučování mukopolysacharidů v moči. Pro jednoznačné určení typu využíváme enzymologické vyšetření a přesnou patogenní mutaci v konkrétním genu pro danou MPS následné prokáže molekulárně genetické vyšetření. U párů, které plánují další potomky, běžně provádíme prenatální, eventuálně preimplantační genetické vyšetření. V České republice zatím není vyhledávání pacientů s MPS součástí novorozeneckého laboratorního screeningu, prováděného vyšetřením vzorku suché krevní kapky získané většinou 3. den života novorozence.
Obrázek
Možnosti léčby
Léčba pacientů se liší nejenom podle typy mukopolysacharidózy, ale i podle tíže a věku nástupu příznaků. Jedním z léčebných přístupů je transplantace kmenových buněk kostní dřeně nebo pupečníkové krve, a to za přesně vymezených podmínek. Lze ji provést pouze u těch typů MPS, u nichž byl prokázán její funkční výsledek – např. MPS I nebo MPS VI. Věková hranice pro transplantaci většinou bývá do 2 až 3 let věku a dále záleží na podtypu nemoci, zejména u MPS I. V pozdějším období se výrazně snižuje pravděpodobnost, že transplantované buňky zastaví či alespoň zmírní postup onemocnění. Transplantace, třebaže její úspěšnost již dosahuje až 90 %, vyžaduje náročnou předtransplantační i posttransplantační péči. Nutnou a všeobecnou známou podmínkou je existence vhodného dárce.
Enzymová terapie je vhodným léčebným přístupem u pacientů s MPS II a MPS IV a u určitých pacientů s MPS I a VI. Limitací u této léčby je neschopnost uměle vyrobeného léku prostoupit přes krevní barieru mozku. Nevýhodou je také skutečnost, že se jedná o celoživotní aplikaci léku do žíly. Tato terapie je velmi finančně náročná a u dospělého pacienta dosahuje i desítek milionů korun ročně.
U pacientů s MPS III se volí léčba založená na zamezení tvorby látek, které se v buňce střádají – tzv. substrát redukující. Výhodou léčby je forma v podobě tablet, nevýhodou je velmi nízká účinnost. Zcela ve fázi klinických studií je genová terapie.
Vedle výše uvedené léčby pomocí transplantace anebo enzymoterapie je nutné léčit i jednotlivé příznaky onemocnění. Jelikož se jedná o multisystémová onemocnění, je vhodné, aby se na léčbě všech klinických příznaků podílel multidisciplinární tým odborníků zahrnující ortopedy, kardiology, neurochirurgy, pneumology, oční a ORL specialisty a další. Tito odborníci se podílejí na symptomatické léčbě, zahrnující ortopedické korekce kostních změn, oční zákroky (transplantace rohovky, operace glaukomu), prevence infekční endokarditidy a v případě potřeby transplantace srdečních chlopní, otorinolaryngologické výkony (odstraněni nosních nebo krčních mandlí, zavedení gromet do středouší, kochleární implantáty, naslouchadla), neurochirurgické výkony na krční páteři (progresivní cervikální myelopatie), stomatologickou péči, rehabilitace a dechové rehabilitace, v případě potřeby i podporu dýchání (tracheotomie a léčby trvalým přetlakem v dýchacích cestách).
V neposlední řadě je nezbytná i péče psychologická a sociální, a to jak pro pacienta, tak zejména pro osoby pečující o něj a celou rodinu.
Fungování rodiny po sdělení diagnózy a systém podpory v ČR
„Po sdělení diagnózy se připravte na vysokohorskou túru, kterou jste neplánovali, do míst, která neznáte, a bez pořádného vybavení, které by vám pomohlo. I takto může vypadat vaše cesta s diagnózou dítěte. Ale nemusí. Kolem vás existují lidé, kteří umí dělat průvodce ve vysokohorském terénu, znají způsob, jak vám na chvíli odlehčit či pomáhat zvládnout složitou cestu s těžkými břemeny. Přesně ví, které pohorky a které oblečení vám vydrží i ve sněhu a za nepřízně větru. Znají místa odpočinku. Dokážou vám namasírovat záda, zalepit puchýř či vás nechat pořádně si zakřičet na nespravedlnost světa. To, zda vyměníte žabky za pohorky, ale záleží jen na vás. Záleží jen na vás, kdy se odhodláte využít pomoci lidí, kteří tou cestou už šli. Ať už sami, se svými dětmi, nebo jako „pomahači“.
Již v nemocnici u sdělení diagnózy či krátce po ní se setkáte s pracovnicemi Centra provázení. Pracují zde krizové interventky, které vás provedou právě prvotním obdobím vyrovnávání se se závažnou situací po sdělení diagnózy. Budou vám podporou při velkých emocích, pokusí se s vámi zodpovědět všechny otázky a dovysvětlit co je potřeba. Dále vám pomohou komunikovat s lékaři a budou s vámi spolupracovat tak dlouho, jak budete potřebovat. Také vám pomohou najít kontakty na následné služby dostupné nejblíže místu vašeho bydliště. Více informací o Centrech najdete zde: www.centrumprovazeni.cz nebo v článku "I rodič někdy potřebuje vzít za ruku". Pokud v nemocnici není Centrum provázení, můžete se zkusit obrátit na dětského klinického psychologa, krizové interventy, zdravotně sociální pracovníky či kaplana.
Pro péči o vaše dítě v domácím prostředí pro vás bude důležitá Společnost pro mukopolysacharidosu. Tu založili rodiče jako jste vy v roce 1994. Nyní je ve Společnosti 36 rodin dětí s různými typy mukopolysacharidóz a obdobných onemocnění (Nieman-pickova choroba, Mannosidosa, neuronální ceroidlipofuscinóza, gangliosidóza). Po sdělení diagnózy vás nasměrují kudy kam, co funguje, a nad čím naopak neztrácet čas. Propojí vás s jinou rodinou, která vám pomůže vystavět „nový svět“, který vás čeká. Jednou za rok se všichni setkávají na Národním setkání rodin. Péče o dítě s MPS je finančně náročná, proto Společnost pomáhá oslovovat nadace při pořizování pomůcek či potřebných rehabilitací, které stát nehradí automaticky. Organizuje odborné semináře a konference. Dále rodinám pomáhá s právním poradenstvím a krizovou podporou, když je toho na vás už prostě moc. Nebojte se jim ozvat. Více informací zde: www.mukopoly.cz
Kdo nám dále pomáhá pečovat v domácím prostředí?
Seznam všech sociálních služeb naleznete zde: https://1url.cz/qKCLP, níže uvádíme ty nejčastěji oslovované pacientskými rodinami.
Raná péče je terénní služba pro rodiny dětí od narození do 7 let, jejichž vývoj je ohrožen v důsledku předčasného narození, komplikovaného porodu, závažnější zdravotní diagnózy a smyslového nebo fyzického postižení. Poskytuje podporu, pomoc a provázení rodinám, ve kterých vyrůstá dítě se zdravotním postižením, vzácnou nemocí či jiným onemocněním s ohledem na specifické potřeby dětí i rodičů. Vaším úkolem je službu kontaktovat. Kdy? Co nejdříve! Více informací zde: https://www.ranapece.cz/; https://www.eda.cz/; https://sancedetem.cz/prubeh-sluzby-rane-pece
Co získali jiní rodiče díky podpoře?
- Informace o metodách, pomůckách, hračkách a postupech práce s dítětem, které má postižení nebo jehož vývoj je ohrožen.
- Informace o svých právech a nárocích.
- Sdílení příběhů s dalšími rodinami v podobné situaci.
- Kontakty na další služby a zařízení.
- Kontakty na odborníky či další rodiny.
- Jistotu, jak pracovat s dítětem a jak jej rozvíjet.
- Podporu, že nemusí být „všechno špatně“ a že i jejich dítě může být spokojené.
- Možnost vzdělávat se prostřednictvím seminářů.
Odborné sociální poradenství vám může poradit s vyřízením příspěvku na péči, s odvoláním, s průkazy, s příspěvkem na mobilitu, s pořízením kompenzačních pomůcek. Mohou vás informovat o dalších sociálních službách v místě vašeho bydliště. Pracovníků se zeptejte na cokoliv, co vás napadá – pokud nebudou schopni aktuálně poradit, zprostředkují Vám kontakt na jiná pracoviště (např. ze školské oblasti, zdravotnických služeb či neziskových organizací).
Dále existují poradny specializované na rodinnou problematiku a vztahy v rodině. Pracují v nich i psychologové. Nabízí rodinám konzultace, poradenství i terapie.
Co získali jiní rodiče díky podpoře?
- Informace.
- Podporu při vyřizování dávek, pomůcek.
- Právní poradenství.
- Psychologické poradenství (podpora při řešení partnerských problémů).
- Kontakty na další organizace.
Krizová pomoc (tváří v tvář a telefonická)
Krizová pomoc je ambulantní nebo pobytová služba na přechodnou dobu poskytovaná osobám v krizi a potřebujícím pomoc.
Kdy se na krizové linky volá? Kdykoliv vám není dobře. Někdy to trvá jen chvilku, ale může to být tak silné, že cítíte, jako by vás zavalil balvan. Někdy to trvá dlouho. Možná tak dlouho, že už ani nevíte, kdy to začalo a jak z toho ven. Proto volejte.
Co získali jiní rodiče díky podpoře?
- Orientaci v krizové situaci.
- Znalost svých hranic a limitů.
- Jistotu, že v tom nejsou sami a jejich prožívání je v krizové situaci normální.
- Přijetí svých pocitů a strachů.
- Našli zdroje podpory ve svém okolí.
- Odbornou terapeutickou pomoc.
- Jistotu, že mohou volat kdykoliv – i v noci.
Obrázek

Osobní asistence vám může pomoci v péči o dítě v nejrůznějších situacích. Může vám pomoci s postaráním se o dítě během osobní hygieny, stravování, s chodem domácnosti, s doprovodem dítěte do školky, školy, s docházkou na zájmové aktivity. Vždy záleží na tom, co aktuálně potřebujete a jak se s osobním asistentem dohodnete. Dohoda je zde důležitá – abyste vy i asistent věděli, co od sebe můžete očekávat. Existuje několik organizací zaměstnávajících osobní asistenty vzdělané v oboru. Více informací zde: https://www.osobniasistence.cz/?tema=1&article=2&detail=2
Co získali jiní rodiče díky podpoře?
- Čas na vyřízení neodkladných záležitostí.
- Čas na dalšího sourozence.
- Čas na sebe.
- Možnost odpočinku.
- Pomoc při péči v domácím prostředí.
- Pomoc při doprovodu dítěte.
- Důvěru v „pomahače“.
- Pocit, že v tom nejsou sami.
Odlehčovací služby vám pomohou pečovat ve chvílích, kdy vy, ani vaše rodina, nemůžete dítěti zajistit pomoc a péči. Opět záleží na vašich požadavcích, možnostech dítěte i možnostech zařízení. Důvody k využití odlehčovací služby mohou být různé – rekonstrukce bytu, hospitalizace pečujícího nebo jeho pobyt v lázních, dovolená, odpočinek od péče apod. Odlehčovací služba vám může nárazově pomoci oddechnout si s pocitem, že je o vaše dítě profesionálně postaráno. Odlehčovací služby mohou být terénní (pečují v domácím prostředí) i pobytové (pečují mimo domácí prostředí). U pobytového typu doporučujeme dítě postupně zvykat na jiné prostředí a jiné lidi kolem (tzn. začít spolupracovat postupně, na jeden, dva dny v týdnu). Poté, pokud vám bude služba vyhovovat a dítě v ní bude spokojené, můžete zvýšit čas odlehčení od péče.
Co získali jiní rodiče díky podpoře?
- Pomoc a podporu při dlouhodobé péči.
- Důvěru, že se někdo dobře postará o jejich dítě a jistotu, že je služba v péči zastoupí.
- Čas na odpočinek a vyřízení všeho potřebného.
Centra denních služeb a denní stacionáře – tady může vaše dítě trávit čas, pokud nenavštěvuje MŠ, ZŠ nebo již ukončilo školní docházku. Vaše dítě do nich může docházet každý den a cíleně zde trávit čas. V odpoledních hodinách se zase vrací k vám domů. Do zařízení se každý den dochází dle nastavení provozu. V některých centrech existují i tzv. svozy – tzn., že centrum nabízí možnost, že pro vaše dítě přijede domů a odpoledne vám je zase přiveze. Výhodou center je, že tam vaše dítě může trávit volný čas s dalšími dětmi.
Co získali jiní rodiče díky podpoře?
- Možnost pracovat.
- Jistotu, že jejich dítě tráví čas s vrstevníky a navazuje vztahy.
- Podporu v rozvíjení schopností a dovedností dítěte. Individuální plán a návrhy, v čem se může dítě zlepšovat.
- Cílené trávení času praktickými činnostmi
Přehled dávek, o které můžete žádat:
- Příspěvek na péči
- Příspěvek na mobilitu
- Příspěvek na zvláštní pomůcku (včetně motorového vozidla)
- https://www.mpsv.cz/-/prispevek-na-zvlastni-pomucku
- https://www.uradprace.cz/web/cz/prispevek-na-zvlastni-pomucku
https://www.mpsv.cz/-/priznani-prukazu-ozp
- Dlouhodobé ošetřovné (§39 zákona č. 187/2006 Sb., o nemocenském pojištění)
- Invalidní důchod (§ 38 zákona č. 155/1995 Sb., o důchodovém pojištění, ve znění pozdějších předpisů)
Více informací najdete na stránkách České správy sociálního zabezpečení. https://www.cssz.cz/
Přídavek na dítě (§ 17 zákona. č. 117 /1995 Sb., o státní sociální podpoře)Příspěvek na bydlení (§ 24 zákona č. 117 /1995 Sb., o státní sociální podpoře)Příspěvek na živobytí (§ 21 zákona č. 111/2006 Sb., o pomoci v hmotné nouzi)Doplatek na bydlení (§ 33 zákona č. 111/2006 Sb., o pomoci v hmotné nouzi)- Mimořádná okamžitá pomoc (§ 36 zákona č. 111/2006 Sb., o pomoci v hmotné nouzi)
Více informací naleznete na webu Ministerstva práce a sociálních věcí https://www.mpsv.cz, nebo Úřadu práce ČR https://www.uradprace.cz/web/cz
Přehled nadací a nadačních fondů, se kterými spolupracují rodiny dětí s MPS:
- Dobrý anděl https://www.dobryandel.cz/
- Život dětem https://www.zivotdetem.cz/
- Patron dětí https://patrondeti.cz/
- Wine for help https://wineforhelp.cz/
- Donio https://www.donio.cz/
- Darujme https://www.darujme.cz/
Související literaturu a další zdroje informací naleznete také v naší Odborné knihovně.
Zaujal Vás článek a chcete každý měsíc dostávat informace o nových příspěvcích? Přihlaste se k odběru newsletteru!
Pomohly vám informace v tomto článku?